Hər bir valideyinin arzusu övladının sağlam böyüyüb heç vaxt xəstələnməməsidir. Bunun üçün kiçik yaşlardan körpənin immun sistemini gücləndirmək lazımdır. Bu halda körpə daha az xəstələnəcək və sağalma müddəti sürətlənəcək.
Uşaqlarda immunitetin zəifləməsinin səbəbləri aşağıdakılardır:
-
Qeyri-düzgün və balanslaşdırılmamış qidalanma
-
Mədə-bağırsaq və digər sistemlərin fəaliyyətinin pozulması
-
Tez-tez soyuqdəymə
-
Ailədə qeyri-qənaətbəxş mühit
-
Yuxu rejiminin pozulması və s.
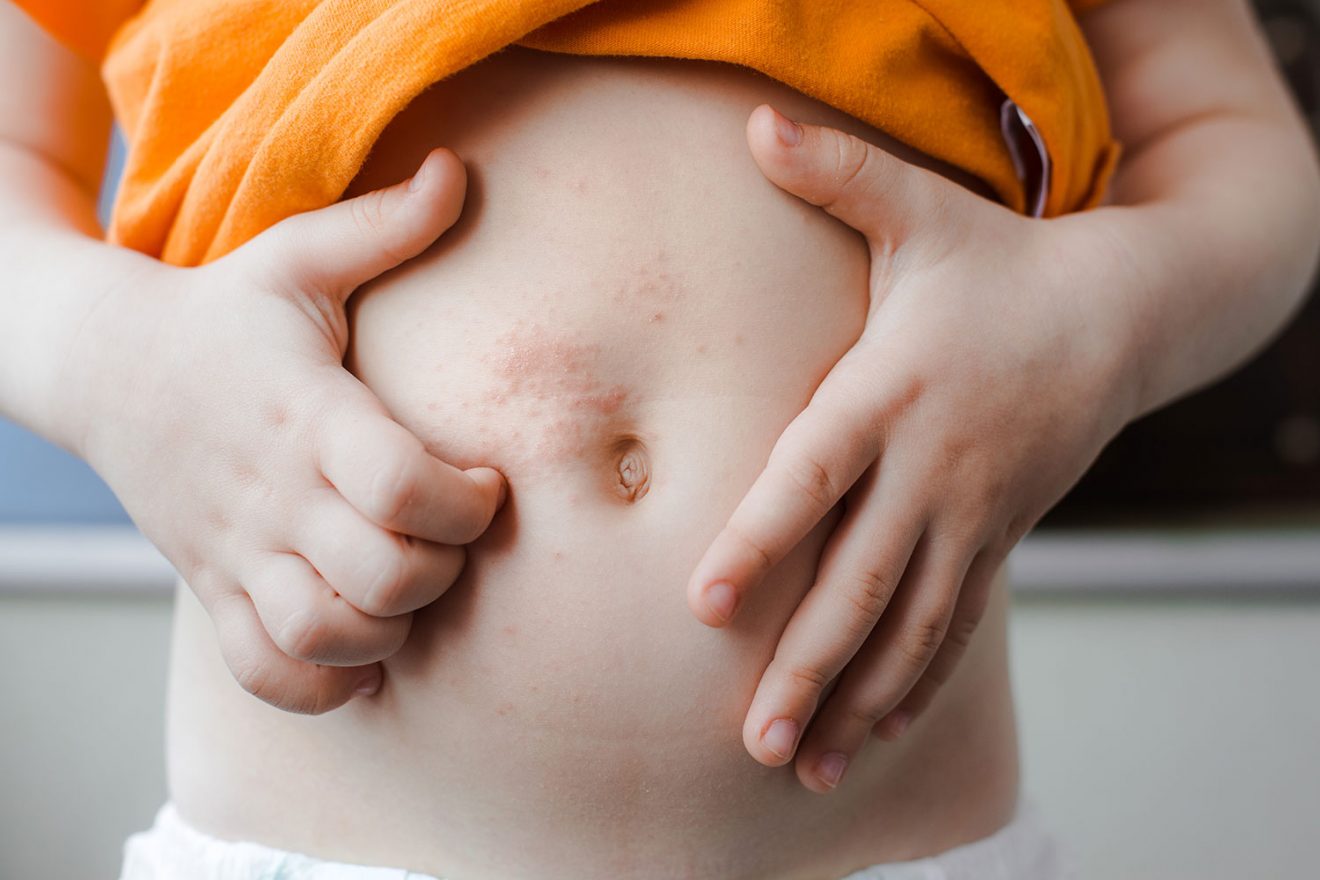
Zəifləmiş immunitet özünü uşağın tez-tez xəstələnməsi, allergik reaksiyalar və digər xəstəliklərlə, həmçinin iştahanın pozulması ilə biruzə verə bilər.
İmmun sisteminin gücləndirilməsi üçün bunlar tövsiyə olunur:
-
Mümkün qədər körpəni ana südü ilə qidalandırmaq (ana südü vitaminlər, mikroelementlər və immunoqlobinlərlə zəngindir);
-
Balanslaşdırılmış şəkildə qidalanmaq (meyvə-tərəvəzə üstünlüyün verilməsi);
-
Yuxu rejiminə düzgün əməl etmək;
-
Təmiz havada müntəzəm olaraq gəzmək;
-
Ailə mühitinin qənaətbəxş olması (qayğıkeş, sevgi dolu ailə mühiti formalaşdırmaq);
-
Mədə-bağırsaq sisteminin funksiyasını normallaşdırmaq;
-
Fiziki prosedurlar həyata keçirmək (su, günəş vannaları, hava gəzintisi)
Körpə mümkün qədər 2 yaşına qədər ana südü ilə qidalanmalıdır. İlk 6 ay yalnız ana südü verilməli, 6 aydan sonra isə tədricən əlavə qidalara keçid edilməlidir. Qida rasionunda üstünlük əsasən meyvə-tərəvəzə verilməlidir. Körpənin qidası zülallar, yağlar, karbohidratlar, vitamin və minerallarla zəngin olmalıdır. Buna görə uşağın qida rasionu kifayət qədər ət, balıq, toyuq, yumurta, süd məhsulları ilə zəngin olmalıdır. İmmunitetin gücləndirilməsi üçün bir çox mikroelementlər tələb olunur (kalium, mis, maqnezium, sink, yod, dəmir, selen və s.) Uşağın qida rasionunu ana tərtib etməlidir və sağlam qidalara üstünlük verməlidir. Sağlam qidalara uşaqları alışdırmaq lazımdı.
Yuxu uşaq üçün çox vacib hesab olunur. Məhz gecə saatlarında uşağın immun sisteminin mükəmməlləşməsi baş verir. Uşağın fiziki aktivliyinə də nəzarət etmək lazımdır. Hər gün 1,5-2 saat ərzində uşaq açıq havada olmalıdır (soyuq havalar istisna olmaqla).
İmmunitetin yüksəldilməsi üçün su ilə olan prosedurlar çox vacibdir. Körpə uşaq hər gün vanna qəbul etməlidir. Su prosedurları uşağın fiziki inkişafına müsbət təsir göstərir, həmçinin yuxusunu normallaşdırır. Xüsusəndə günəş vannalarının yay fəslində qəbulu daha əlverişlidir. Belə ki, günəş şüalarının təsirindən uşağın dərisində D vitamini əmələ gəlir, bu isə öz növbəsində immunitetin güclənməsinə və sümük sisteminin möhkəmlənməsinə kömək edir.
Su prosedurları
Su prosedurları böyüməkdə olan uşaq orqanizminə müsbət təsir göstərir. Bu prosedurun müalicəvi effekti mexaniki, termiki və kimyəvi faktorlar nəticəsində əmələ gəlir. Su dalğalarının təsiri nəticəsində uşaqlarda dərinin turqoru yüksəlir və əzələ sistemi möhkəmlənir. Termiki faktorun təsiri suyun temperaturunun dəyişməsi nəticəsində meydana gəlir və uşaq orqanizminin qoruyucu və adaptasiya qabiliyyətini yüksəldir.
Suda olan orqanik duzların təsiri kimyəvi təsir adlanir. Xüsusilə dəniz suyunda vannalar, yay fəslində populyar olan dənizdə çimmək talassoterapiya adlanır. Suyun hərarəti 20-23 dərəcədən aşağı olmamalıdır və başlanğıc 2-3 dəqiqə olmalıdır. Daha sonra isə müddət 5-10 dəqiqəyə qədər artırılmalıdır.
Yuxu
Yuxu orqanların fəaliyyətini bərpa etmək üçün vacib fizioloji prosesdir. Tələb olunan müddətdən çox və ya az yatmaq sağlamlığa mənfi təsir göstərə bilər. Yenidoğulmuş körpə üçün həmin şərt daha vacibdir. Onun düzgün və sağlam qidalanması ilə yanaşı, normal yuxu rejiminə də mütləq əməl olunmalıdır.
Yenidoğulmuş körpə üç aylığınadək 17-19 saat yata bilər. Altı aylıq körpənin sutkada 14-15 saat yatması kifayət edər. Bir yaşınadək uşağın sutkada 11-13 saat yatması yetərlidir. 2-7 yaş arası uşaqlar gecə 10-11 saat yatmalıdır. Tədqiqatlar göstərir ki saat 23:00-da boy hormonunun ifrazı artır. Bu, uşağın böyüyüb boy atması üçün əlverişli vaxtdı.
Günəş vannaları
11.00-16.00 saatları arasında uşaqlar kölgədə olmalıdır. Günəş vannaları səhər və ya günortadan sonra göstərilən saatların xaricində edilməlidir. Günəşdə qalma müddəti, körpələr üçün 10 dəqiqə, böyük uşaqlar üçün 20 dəqiqəni keçməməlidir. Uşağın başına nazik yay papağı qoyub günəşdən qorumalı və münasib günəş eynəyindən istifadə edilməlidir. Dəniz, qum və beton zəmindən əks olunan günəş şüaları da günəş yanığına səbəb ola bildiyi üçün uşaq geniş çətir altı və ya tam kölgə sahələrdə oynamalıdır, istirahət etməlidir.
Buludlu havalarda ultrabənövşəyi şüaları buludlardan keçərək dəridə yanığa səbəb ola bilər, bu səbəblə yayın günorta saatlarında hava buludlu olsa da, uşaq açıqda uzun müddət qalmamalıdır.
Ən təsirli qoruma şapka və geyimlərdir. Günorta saatlarında uşaq geyimdə olmalıdır. Geyimlər pambıqlı və sıx toxunuşlu olmalıdır. Məsaməli parçalardan keçən günəş şüaları yanıq yarada bilər. Yaş geyimlər də günəş şüalarını tez keçirir. Günəş kremindən də istifadə olunmalıdır.